26 декабря 2017 года в лектории «Университет здоровья» в Городском центре медицинской профилактики для взрослого населения состоялась лекция «Как предупредить инсульт?». С докладом выступила заведующая отделением медицинской реабилитации ПО №115 Любовь Яковлевна Желвакова.
Инсульт — это разрушительное нарушение нормального кровоснабжения мозга, вызывающее гибель мозговой ткани из-за недостатка кислорода и необходимых питательных веществ. Он возникает тогда, когда прекращается или значительно ослабляется поступление крови к одному из отделов мозга. В результате часть нервных клеток погибает, и организм утрачивает функцию, за которую отвечали погибшие клетки мозга. Может наступить паралич, потеря речи, нарушения памяти и др. При закупорке сосудов возникает ишемический инсульт, при разрыве сосуда — геморрагический инсульт. Признаки ишемического инсульта чаще бывают нечеткие, нарастают не внезапно, а плавно.
К первым признакам инсульта относятся: острая головная боль, головокружение, пропадающее зрение, явное нарушение координации, слабость рук, ног, снижение чувствительности, затруднение понимания слов, невнятная речь.
Если у человека появились такие признаки инсульта, то уточнить диагноз помогут симптомы. Каковы же симптомы инсульта? Надо попросить человека улыбнуться. При инсульте улыбка будет несимметричная, кривая. Попросите его поднять руки вверх. При слабости мышц рук ему это сделать не удастся. Попросите пострадавшего человека повторить простое предложение, и он будет говорить медленно, запинаясь, как пьяный. Если его попросить высунуть язык, то кончик языка будет отклоняться в сторону очага поражения головного мозга.
При появлении этих симптомов инсульта необходимо срочно вызывать скорую помощь. Не надо думать, что скоро все само пройдет. Не упустите драгоценное время, тот «золотой час», когда помощь больному будет наиболее эффективна. Также постарайтесь отметить, когда начались эти симптомы, поскольку их длительность может иметь значение при выборе метода лечения. Запомните, что инсульт вылечить нельзя. Можно только минимизировать его последствия, поэтому реабилитацию начинать нужно уже в стационаре. Задача реабилитации — помочь человеку после инсульта быть, как минимум, независимым в быту, а как максимум – вернуться на работу, к привычному ритму его жизни.
Основной метод профилактики инсульта — это контроль основных факторов риска: нестабильное артериальное давление, вредные привычки, повышенный уровень холестерина, избыточный вес, низкая физическая активность. Если говорить о нарушении артериального давления, то его скачки провоцируют стрессы, большое количество соли вы пище, малый объем потребляемой жидкости. Если давление повысилось, то его нельзя снижать очень резко. Таблетку следует запивать, как минимум, стаканом воды. Если вам назначены гипотензивные препараты, то принимать их следует ежедневно, пожизненно, а не время от времени. Желательно вести дневник, куда вы будете заносить цифры АД в течение дня. Также важно правильно измерять давление. Необходимо расслабиться, подышать спокойно пару минут, сесть удобно с опорой на спину, положить руки на стол на уровне сердца, надеть манжету так, чтобы ее нижний край находился выше локтевого сгиба примерно на 2 см. Если необходимо повторное измерение, то подождать 2-3 минуты.
Для нормализации веса следует скорректировать свой рацион питания, наладить режим дня. При небольшом подъеме уровня холестерина добиться его снижения поможет диета с ограничением жиров, углеводов, богатая зелеными овощами. Недостаточную физическую активность призвана компенсировать обыкновенная ходьба, лучше «финская» (с палками). Во всех случаях следует посоветоваться и о питании, и об уровне физической нагрузки с лечащим врачом.
Любовь Яковлевна подробно рассказала о работе мультидисциплинарной реабилитационной бригады своего отделения, о том, как специалисты занимаются с людьми, перенесшими инсульт, какие есть приспособления для облегчения ухода за такими пациентами.
Вторая часть занятия — рубрика «Культура и здоровье» была посвящена наступающему Новому Году. Для слушателей университета прозвучали новогодние песни разных лет.
Декабрьские игры «Здоровье в наших руках»
5 и 19 декабря 2017 года в Музее гигиены Городского центра медицинской профилактики состоялись игры «Здоровье в наших руках», в которой приняли участие команды учащихся десятых классов общеобразовательных учреждений Адмиралтейского района (школа №307, школа №235, гимназия №278, лицей № 281) и Выборгского района (школа №482, гимназия №622, школа №104, школа № 123). Ребята показали хорошие знания о сохранении репродуктивного здоровья, профилактике ВИЧ/СПИДа и дали аргументированный отпор вредным привычкам, ответили на вопросы об основах здорового образа жизни, а также указали основные признаки инсульта и меры помощи при данном заболевании. На всех этапах пришлось активно искать нужную информацию.
Во второй части игры капитаны команд показали свои знания о здоровом образе жизни и истории медицины. Отстаивая честь команды, капитаны волновались, но собравшись с мыслями, давали правильные ответы.
По итогам игр, набрав наибольшее количество баллов победителями стали:
5 декабря: команда «Витаминки» ГБОУ гимназия № 278 им. Б.Б. Голицына Адмиралтейского района;
19 декабря: команда «Совет президентов» ГБОУ школа № 104 имени М. С. Харченко Выборгского района.
Все команды получили грамоты, победителям игры была вручена памятная награда.
Результаты анализа опроса учащихся и педагогов на тему физической активности
Городским центром медицинской профилактики в 2017 году проведен опрос детей в возрасте 10-17 лет и работников образовательных организаций по физической активности. Опрос проводился в 9-и районах города в 11-х городских оздоровительных лагерях и 4-х санаториях. Время проведения опроса – июнь, август 2017 года. Число опрошенных – 325 детей и подростков и 91 работник образования.
Цель — выяснить отношение детей и педагогов к физической активности.
Основную группу в опросе составили дети в возрасте 12, 13 и 14 лет (22%, 18% и 23% соответственно). Девочек приняло участие в опросе 55%, мальчиков – 45%. Среди работников образования преобладали женщины (87%), что соответствует реальному количеству женщин в школах.
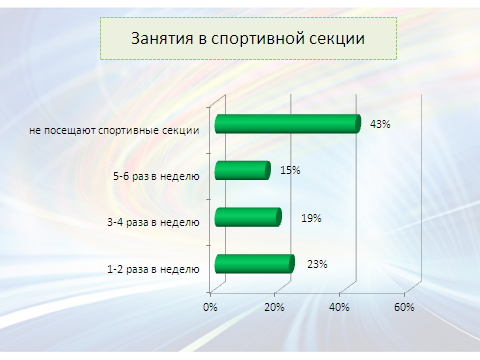
Среди опрошенных 75% детей считают, что они много двигаются, но посещают спортивные секции только 57%. С увеличением возраста растет число детей, не занимающихся спортом и физкультурой. Только 30% детей никогда не делают утреннюю зарядку. По мнению более половины детей их родители ведут активный образ жизни: регулярно и активно проводят много времени на улице, посещают спортзал, ежедневно делают зарядку.
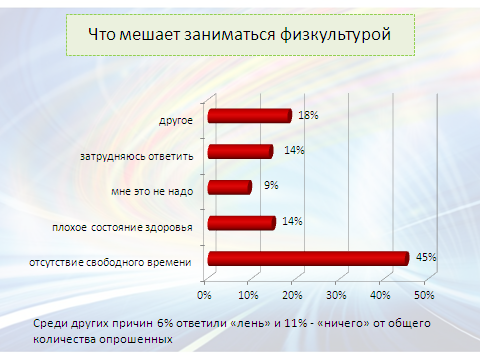
Наиболее распространенная причина, которая мешает заниматься физкультурой (как у детей, так и у педагогов) – это отсутствие свободного времени. С увеличением возраста детей отсутствие свободного времени становится менее значимой причиной, а вот причина «плохое состояние здоровья» и «мне это не надо» наоборот возрастает.
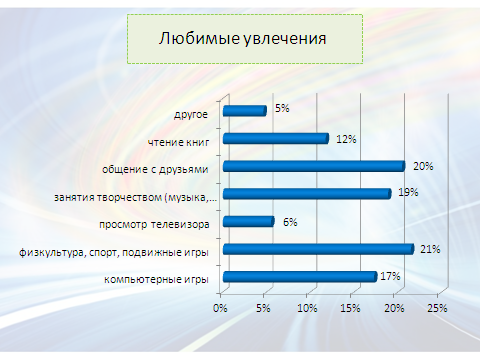
Наиболее любимыми увлечениями у детей являются: физкультура, спорт, подвижные игры, общение с друзьями и занятия творчеством, а у педагогов: чтение книг и общение с друзьями. Чем старше дети, тем меньше среди них тех, кто увлекается физкультурой и спортом.
Результаты анализа опроса учащихся и педагогов на тему пищевого поведения
В 2017г. в Городском центре медицинской профилактики проведен опрос с целью изучения пищевого поведения и понимания школьниками вопросов рационального питания. В опросе участвовали 231 ученик средних школ шести районов Санкт-Петербурга. 47% опрошенных составили девочки, 53% — мальчики.
Основу рациона составляют каши и макаронные изделия, ежедневно употребляют их в пищу 77 % опрошенных. Ежедневное употребление мяса отмечено у 87 %, молока и молочных продуктов – у 94%, овощей – у 92%, фруктов – у 93%, рыбу употребляют ежедневно 30%, кондитерские изделия 83% , газированные напитки – 33% опрошенных.
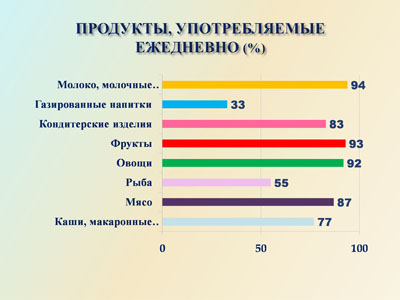
Не употребляют молоко и молочные продукты, а также мясо 1%, рыбу 26%. Позитивным является то, что 25 % детей никогда не употребляют газированные напитки.
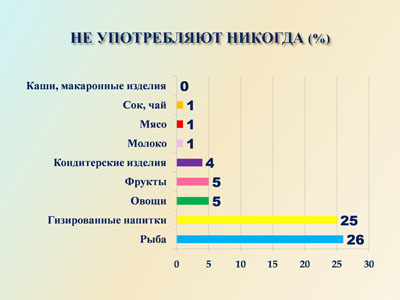
Представляет интерес осведомленность школьников о рациональном питании: 87% опрошенных отметили важность рационального питания для здоровья. Однако 13 % респондентов не считают, что необходимо рационально питаться для того чтобы быть здоровым.
Таким образом, необходимо оптимизировать рацион обучающихся в части увеличения блюд, содержащих мясо, рыбу, молочные, а также вести активную просветительную кампанию среди детей и подростков о том, что рациональное питание является неотъемлемой частью здорового образа жизни.
Семинар «Эпидемиологическая ситуация и меры профилактики кори и гриппа у детей»
22 декабря 2017г. в Городском центре медицинской профилактики состоялся семинар для медицинских работников кабинетов здорового ребенка, участковых педиатров и медицинских сестер детских поликлиник на тему: «Эпидемиологическая ситуация и меры профилактики кори и гриппа у детей».
С докладом «Эпидемиологическая ситуация по кори в Санкт-Петербурге и мире. Диагностика и меры профилактики кори у детей» выступила к.м.н., врач-инфекционист, научный сотрудник, ФГБУ «Детский научно-клинический центр инфекционных болезней Федерального медико-биологического агентства» Елена Витальевна Шарипова.
Корь — острое высококонтагиозное вирусное заболевание, передающееся воздушно-капельным путем, характеризующееся лихорадкой, интоксикацией, поражением дыхательных путей, конъюнктивы глаз, развитием пятнисто-папуллезной экзантемы с переходом в пигментацию.
В мире в 1980 году (до широкого распространения вакцинации) произошло 2,6 миллиона случаев смерти от кори. Корь является одной из основных причин смерти среди детей раннего возраста. В 2015 году в мире зарегистрировано 134 200 случаев смерти от кори (почти 367 случаев в день или 15 случаев в час). С 2000 по 2015 год вакцинопрофилактика привела в мире к снижению смертности от кори на 79%. В 2015 году 85% детей в мире получили одну дозу противокоревой вакцины в течение первого года жизни. В 2000-2015 гг. вакцинация от кори предотвратила около 20,3 миллионов случаев смерти.
В 2017г. России с января по октябрь заболели корью 367 человек. По сравнению с аналогичным периодом 2016 г. произошел рост заболеваемости в 4,3 раза. Наибольшая заболеваемость отмечалась в Дагестане, Чечне, в Московской области и Москве. В Санкт-Петербурге за 2017 год было зарегистрировано только 2 случая заболевания корью.
Возбудителем кори является вирус из семейства парамиксовирусов.
Вирус кори обычно передается контактным, воздушно-капельным путем, инфицирует слизистую оболочку, а затем распространяется в организме. Корь является болезнью человека и не регистрируется у животных. Вирус кори нестоек к действию физических и химических факторов, во внешней среде сохраняется не более 30 мин., но потоком воздуха с каплями слюны переносится на значительные расстояния. Корью могут болеть люди в любом возрасте, но чаще — дети от 1 до 5 лет. Дети до 3 месяцев корью не болеют.
Инкубационный период составляет от 9 до 17 дней, у пациентов, получавших иммуноглобулин, компоненты крови или плазму крови, — 21 день. Катаральный период кори длится 3-4 дня.
Для диагностики кори в катаральный период необходимо знать был ли контакт с больным корью, наличие или отсутствие активной иммунизации против кори, характер начала болезни, нарастающая температура тела до 38-39С и симптомы интоксикации, нарастающий катаральный синдром (слизисто-гнойный ринит, кашель, осиплость голоса, гнойный конъюнктивит, отечность век, светобоязнь, склерит, гиперемия слизистых оболочек полости рта, энантема ( небольшие розовато-красного цвета, неправильной формы рыхлые пятна матового цвета).
Патогномоничный симптом – пятна Бельского-Филатова-Коплика (в конце катарального периода) на слизистой оболочке щек напротив малых коренных зубов (реже на слизистой губ, десен), сохраняющиеся 2-3 дня. Период высыпания начинается на 4-5 день болезни и продолжается 3-4 дня. Появление сыпи сопровождается новым подъемом температуры тела. В первые сутки сыпь появляется на лице, шее, верхней части груди и плеч. Во вторые сутки сыпь покрывает туловище полностью и распространяется на проксимальные части рук, на третьи сутки сыпь покрывает дистальные части рук и нижние конечности, как на наружной, так и на внутренней поверхности.
Окончательный диагноз кори устанавливается на основании клинических данных при наличии лабораторного подтверждения диагноза и эпидемиологической связи с другими лабораторно подтвержденными случаями данного заболевания. Лабораторная диагностика кори выявляет в сыворотке крови больного специфические антитела. Взятие крови для исследований осуществляется на 4 — 5 день с момента появления сыпи (1-ая сыворотка) и не ранее, чем через 10 — 14 дней от даты взятия первой пробы (2-ая сыворотка).
Международный подход к лечению кори рекомендует хорошее питание, дополнительное поступление жидкости и дегидратация с помощью рекомендуемых ВОЗ оральных регидратационных растворов. Для лечения глазных и ушных инфекций, пневмонии следует назначать антибиотики. Все дети в развивающихся странах, которым поставлен диагноз кори, должны получить 2 дозы витамина А с интервалом в 24 часа, что позволяет восстановить низкие уровни содержания витамина А, наблюдаемые у детей во время кори, что может помочь предотвратить поражения глаз и слепоту. Как показывает опыт, витамин А способствует уменьшению числа случаев смерти от кори на 50%.
Лечение неосложненной кори заключается в устранении симптомов интоксикации, катаральных явлений, конъюнктивита (уход за полостью рта, глазами, капли в нос, отхаркивающие средства, десенсибилизирующие препараты), применение рекомбинантных интерферонов. Антибиотики при неосложненной кори не показаны. Необходимость, целесообразность и показания для назначения антибиотиков при кори обусловлены развитием осложнений в виде вирусно-бактериального ларингита, ларинготрахеита, отита, пневмонии. Раннее их назначение с профилактической целью нецелесообразно.
Профилактика кори: две вакцинации детей – в год и в 6 лет. Дети первого года от кори не защищены! По эпидемиологическим показаниям прививки могут быть проведены детям с 9 месяцев.
О современных направлениях терапии ОРВИ в педиатрии рассказала д.м.н., заведующая отделением респираторных вирусных инфекций у детей ФГБУ «Научно-исследовательский институт гриппа» Министерства здравоохранения Российской Федерации Ольга Ивановна Афанасьева. Она отметила, что грипп и ОРВИ – проблема эпидемиологическая. Ребенок первого года жизни имеет от 2 до 12 эпизодов болезни. Каждый школьник болеет за сезон 2–5 раз, ребенок дошкольного возраста – 6 раз. Около 50% случаев гриппа и ОРВИ приходится на долю детей до 14 лет. Взрослый болеет в среднем 2–4 раза в год гриппом или ОРВИ. Во время эпидемий поражается 10-20% всего населения. Заболеваемость детей в 4 раза больше, чем у взрослых.
Причиной высокой контагиозности вируса гриппа являются: устойчивость вируса к холоду, воздушно – капельный механизм передачи, способность к мутациям. Развитию осложнений при гриппе способствует позднее обращение за медицинской помощью, поздняя госпитализация, неправильное (недостаточное) лечение, медленная интенсификация лечения при ухудшении состояния.
Источником инфекции ОРВИ является больной человек, вирусоноситель. Длительность выделения вируса гриппа больным человеком составляет 14 дней, аденовирусов 22-25 дней, риновирусов от 3до 7 дней.
Из истории вопроса известно, что с конца XIX в. человечество пережило 4 тяжелые пандемии гриппа: в 1889-1891 гг. (H3N2), в 1918-1920 гг. («испанка») унесла 20 миллионов жизней (H1N1). В 1957-1958 гг. от «азиатского гриппа» погибло 1 миллион человек (H2N2). В 1968-1969 гг. («гонконгский грипп») (H3N2) погубил 33 800 человек. Специалисты считают, что следующая пандемия гриппа неизбежна, однако никто не знает, когда именно она случится. Пандемии случаются в среднем каждые 30-40 лет, а в настоящее время вирус гриппа А (H3N2) циркулирует уже более 30 лет, поэтому пандемия может начаться практически в любой момент. Между идентификацией нового вируса и началом пандемии может пройти от 1 до 6 месяцев. Пандемия может возникнуть одновременно в разных странах. Воздействие пандемии на здоровье людей может быть очень сильным.
В группы риска с тяжелым течением ОРВИ входят дети в возрасте от 6 месяцев до 8 лет в связи с особенностями их иммунной системы и лимфоглоточного кольца, дети с аллергической патологией, дети с очагами хронической инфекции в носоглотке, часто и длительно болеющие дети с персистирующими инфекциями, преимущественно герпесвирусными, дети, посещающие детские коллективы, недоношенные дети, дети с пороками развития дыхательной системы, дети с гемодинамически значимыми пороками сердца.
Восприимчивость к инфекциям дыхательных путей у детей повышена, поэтому так часто можно наблюдать ЛОР-осложнения при гриппе и ОРВИ — острый фарингит, острый катаральный ларингит, паратонзиллярный абсцесс, острый отит. Более редкие осложнения – синдром Рея, Гийома-Барре. Сложность терапии ОРВИ заключается в неэффективности противовирусных препаратов и ослабленной иммунной защите детского организма.
ВОЗ рекомендует незамедлительно начинать противовирусное лечение пациентов с симптомами тяжелого заболевания, возможно вызванного пандемическим гриппом, осельтамивиром независимо от времени начала заболевания, не дожидаясь лабораторных результатов подтверждения заболевания.
Основными препаратами для лечения гриппа и ОРВИ в России являются этиотропные препараты: препараты интерферона, индукторы интерферона, симптоматические и общеукрепляющие средства. Назначается противовирусная терапия в ранние сроки, в первые 48 часов от начала болезни.
Распространённость поведенческих факторов риска среди студентов высших учебных заведений Санкт-Петербурга.
Ведущей причиной смерти в Российской Федерации (РФ) и в мире в целом являются онкологические и сердечно-сосудистые заболевания (ССЗ). Риск развития их тесно связан с поведенческими факторами риска (ФР), из которых определяющий вклад в преждевременную смертность населения России вносят курение, избыточное потребление алкоголя, недостаточное потребление овощей и фруктов, низкая физическая активность (НФА). Эффективная коррекция поведенческих ФР в масштабах популяции послужила одним из значимых методов снижения смертности в западных странах в 20-21 веке. Планирование профилактических программ и организация эффективной профилактической работы первичного звена здравоохранения требует достоверной информации по распространенности ФР, которую можно получить только с помощью социологических исследований. Молодежь является трудовым и демографическим потенциалом государства, ухудшение в ее состоянии здоровья напрямую отражается на общественном и экономическом развитии страны. Основные изменения образа жизни молодежи приходятся на студенческие годы. В большинстве случаев вопрос собственного здоровья для молодого поколения не является приоритетным, вследствие чего, имеющиеся ФР и ухудшение здоровья остаются незамеченными. Эпидемический мониторинг распространенности ФР в студенческие годы представляют особый интерес.
Цель и задачи исследования:
Цель: изучить распространенность поведенческих факторов риска (ФР) среди студентов в возрасте от 17 до 23 лет, приводящих к возникновению хронических неинфекционных заболеваний.
Задачи исследования:
• выявить распространенность и интенсивность потребления табачных изделий и употребления алкоголя;
• изучить распространенность и интенсивность потребления фруктов, овощей и соли в обычном рационе питания;
• оценить уровень физической активности студентов;
• измерить индекс массы тела;
• определить источники информации о здоровом образе жизни и степень доверия к ним, а также наиболее актуальные темы для обсуждения.
Объект и предмет исследования: Для проведения исследования взято Федеральное государственное автономное образовательное учреждение высшего образования (университет) в г. Санкт-Петербурге (СПб), в состав которого входят десять институтов, с числом обучающихся российских студентов 17878 человек (36% мужчин и 63% женщин). Ежегодные профилактические осмотры проводятся СПб ГБУЗ «Поликлиника 76». Анкетирование студентов проводилось в поликлинике и институтах.
Материалы и методы исследования: Социологическое исследование проведено на основе типовой модели инструмента STEPS ВОЗ, адаптированной ФГБУ ГНИЦПМ МЗ РФ для проведения «Мониторинга факторов риска хронических неинфекционных заболеваний в практическом здравоохранении» в целях эффективной реализации региональных программ развития профилактики и формирования ЗОЖ у населения. Выборка целевая стратифицированная по полу и возрасту (комбинированная) в количестве 458 чел. в возрасте 17-23 года. Анкетирование проводилось СПб ГКУЗ «Городской центр медицинской профилактики» в период с 08 февраля по 17 марта 2017г. в период проведения профилактических медицинских осмотров студентов, включенных в выборку институтов. Отклик составил 98%, к вводу подготовлено 450 анкет.
Случайный отбор 3-х ВУЗов из 10, выполнен с помощью компьютерной программы Excel, обладающей функцией генератора случайных чисел СЧИЛС. Ввод и обработка социологических данных проводились с использованием программы Excel. Анкета состояла из 32 вопросов и включала разделы: информация о респонденте, употребление табачных изделий, потребление алкоголя, физическая активность, рацион питания, потребление соли, источники информации по здоровому образу жизни. Респондентам предоставлялись демонстрационные карточки: употребление алкоголя, овощей и фруктов, соли. Половозрастной состав участников опроса: 159 мужчин (35,4%), 291 женщина (64,6%).
На основании проведенного исследования дана подробная характеристика распространенности и интенсивности поведенческих факторов риска (ФР), способствующих возникновению хронических неинфекционных заболеваний. Описаны возрастные интервалы приобщения к курению. Проведено гендерное сравнение показателей распространенности ФР, таких как пищевые привычки, курение, употребление алкоголя, физическая активность. Проанализированы источники информации здорового образа жизни (ЗОЖ) и степень доверия к ним.
Подробно с полученными результатами можно ознакомиться в разделе «Работа Центра», подраздел «Наши публикации». Статья, напечатана в сборнике научных трудов Всероссийской научно-практической конференции с международным участием
«Профилактическая медицина-2017» часть 1 Санкт-Петербург 6-7 декабря 2017г. стр.240-249.
Отдел мониторинга здоровья населения СПб ГКУЗ «Городской центр медицинской профилактики»
Семинар «Организация работы медицинских психологов по репродуктивному выбору»
21 декабря 2017 г. в Городском центре медицинской профилактики состоялся семинар «Организация работы медицинских психологов по репродуктивному выбору и другим проблемам» для медицинских психологов женских консультаций.
О психологических особенностях девушек с рискованным сексуальным поведением рассказал д.м.н., главный медицинский психолог КЗ СПб, зав. кафедрой клинической психологии РГПУ им. А.И.Герцена Анатолий Николаевич Алехин. Он рассказал о результатах исследовательской работы в области сексуального поведения, проводившейся на его кафедре. Он отметил, что за последнее время сексуальное поведение молодежи значительно изменилось, в том числе и под воздействием СМИ. «То, что раньше звалось пороком, нынче – нравы», сказал А.Н. Алехин.
Гомосексуализм, однополые браки, гражданский брак – сегодня норма жизни. Но с точки зрения психологии гендерные различия никто не отменял. Подростковая сексуальность игнорируется обществом, но подростковый возраст – это сам по себе фактор риска. При этом сейчас у молодежи наблюдается эгоцентризм, низкая способность планировать свое будущее, отсутствие реальных коммуникаций. Все эти изменения в обществе происходят как бы незаметно.
О последствиях сексуальной активности подростки не задумываются и очень мало осведомлены по этой тематике. К 17 годам 75% юношей и девушек уже имеют различные хронические соматические заболевания. В 15 лет 5,6% девушек и 19,5% юношей имеют сексуальный опыт. Сексуальный дебют происходит в 12 лет. В этом возрасте физиологическое и психологическое созревание происходит неравномерно. Оптимальный возраст для деторождения у девушек – 25 лет, у юношей – 30 лет. Если говорить о медико-социальных характеристиках несовершеннолетних девушек, решивших сохранить беременность, то большинство из них уже курят, нигде не учатся и не работают, имеют совершеннолетнего полового партнера. У юношей и девушек с рискованным сексуальным поведением более выражена склонность к девиантному поведению, менее выражена способность к рефлексии.
Необходимо поставить вопрос о методах психообразования, психопрофилактики и психокоррекции в подростковом возрасте с целью просветительской работы в области репродуктивного здоровья. Вопросами сексуального просвещения должны заниматься родители, а не врачи и учителя. Различные консультативные молодежные центры должны вести работу по профилактике рискованного сексуального поведения и оказывать необходимую психологическую помощь.
К.м.н., ст.н. сотрудник научно-организационного отделения «СПб НИПНИ им. В.М.Бехтерева» Игорь Валерьевич Добряков говорил о психологической помощи при проблемах репродуктивного выбора.
Аборт – это, однозначно, зло. Но надо говорить и о случайных половых связях, которые приводят к незапланированной беременности. Сегодня мы не употребляем слово «аборт», говорим о «репродуктивном выборе». Почему так остро стоит вопрос деторождения? Из-за демографической «ямы», у нас к 2020 году число женщин репродуктивного возраста снизится на 3,7 миллиона человек, и они будут не в состоянии обеспечить даже минимальный прирост населения России, а это уже вопрос выживаемости и безопасности нации.
Необходимо возродить институт семьи, популяризировать поход к семейному психологу. Борьба с абортами – способ улучшить демографические показатели. По абортам есть две позиции: первая – это личная проблема женщины, вторая – это убийство, и врач является соучастником. Должна быть позиция золотой середины. Это решение — сугубо индивидуальное. Аборт – это перинатальная утрата, которая ведет к острому посттравматическому стрессовому расстройству. Это состояние необходимо профилактировать. Необходимо как доабортное, так и после абортное консультирование.
Игорь Валерьевич рассказал о методических рекомендациях по профилактике абортов и отказа от детей в методическом письме, по которому ведется работа психологов в женских консультациях. Он отметил высокое профессиональное выгорание у психологов, занимающихся до абортным консультированием, заострил также внимание слушателей на том, что доабортное консультирование – это уже третичная профилактика, а больше внимания необходимо уделять первичной и вторичной профилактике.
Вывод: необходимо разработать комплексную программу основ этики и психологии семейной жизни с целью профилактики беременности у несовершеннолетних.
Психолог СПб ГБУЗ «Женская консультация № 18» Адмиралтейского района Юлия Геннадьевна Караичева в своем выступлении «Проблемы репродуктивного выбора беременных женщин в практике психолога женской консультации» рассказала о собственном опыте работы. Доабортное консультирование – это экстремальная форма работы с виной, стыдом, страхом, агрессией женщины, при этом нельзя оказывать на нее давление. Основная проблема такого консультирования в том, что женщины не мотивированы на работу с психологом, а их в обязательном порядке направляют на консультацию перед тем, как дать направление на операцию.
«Опыт работы центра «Жизнь» с психологами женских консультаций» — такова была тема выступления клинического психолога ОО «Жизнь» Марии Анатольевны Скворцовой. Центр «Жизнь» работает с 2006 года. С самого основания центра ведется совместная работа с психологами женских консультаций по оказанию социально-психологической помощи беременным, которые решили сохранить ребенка при условии оказания им социальной помощи. В женских консультациях такую помощь не оказывают. В 35 консультациях города ведется информационная поддержка беременных, семинары, проводится конкурс для психологов «Жизнь – священный дар». За 2016 -2017 год была оказана реальная помощь 60 беременным, в том числе из детских домов и многодетным.







