Предиктивно – превентивная персонифицированная медицина 21 века
28 февраля в Городском центре медицинской профилактики прошёл Круглый стол «Предиктивно – превентивная персонифицированная медицина 21 века — как перспективный фактор формирования профилактики основных заболеваний».
С приветственным словом к участникам Круглого стола обратился д.м.н., заслуженный врач РФ, директор Городского центра медицинской профилактики Владимир Евгеньевич Жолобов. Он пожелал участникам плодотворной работы и выразил надежду, что работа сегодняшнего круглого стола послужит дополнительным толчком для развития профилактической медицины..
Работу Круглого стола открыл доклад «Предиктивно – превентивная персонифицированная медицина 21 века. Смена парадигм» д.м.н., профессора, гл. специалиста Комитета по здравоохранению СПб по гастроэнтерологии Евгения Ивановича Ткаченко. О том, что правильнее лечить не болезнь, а больного, говорил еще Гиппократ. И лечение это должно быть индивидуальным. Понятие «предиктивная»» или персонифицированная медицина» впервые было введено в научный лексикон для обозначения инновационного подхода к диагностике, профилактике и лечению социально значимых заболеваний. Базовой основой для развития предиктивной медицины является фармакология, задачей которой стало создание эффективных лекарственных препаратов таргетного действия. Современные биомедицинские исследования свидетельствуют о том, что эффективность применения того или иного лекарственного средства зависит от генетических и эпигенетических факторов, среди которых ключевое место занимают сигнальные молекулы, осуществляющие широкие межклеточные взаимодействия; нарушения последних лежат в основе патогенеза многих заболеваний. Сегодня большие надежды возлагаются на достижения молекулярной медицины, геномику, метаболомику, транскриптомику, РНомику, которые позволят с учетом индивидуальных особенностей человека перейти на персональную профилактику. Перспективная модель предполагает разработку донозологической диагностики с включением ОМИК-технологий; генную диагностику, в том числе с определением внутриутробно предполагаемых заболеваний до появления их признаков; электронную медицину. Если говорить о профилактической медицине, то сегодня это предиктивно-превентивно-персонифицированная медицина на основе многомерной биологии, являющаяся медициной 21 века. Необходимо внедрять в практику ее принципы. Ноосферогенез наступает, интеллект – основное богатство, молекулярная биология и ее достижения – вот сущность современных подходов профилактического направления. Профилактика должна проводиться на основе изучения индивидуальных особенностей, свойств, предрасположенностей человека. Мир вокруг нас изменился, соответственно, изменился эндогенный микробиоценоз — микрофлора внутри нас. Человек — это надорганизменная система. Поэтому управление микробиотой – это управление здоровьем.
Д.м.н., профессор главный специалист Комитета по здравоохранению СПб по питанию детей Елена Марковна Булатова прочитала доклад «Персонифицированный подход к профилактике заболеваний в детском возрасте – от теории к практике». Она отметила, что если 20 век был веком генетики, то 21 век – век геномики, и познакомила собравшихся с программой «Геном человека», ее целями и задачами, дала определение некоторым понятиям. Геном – это весь наследственный аппарат клетки, ее ДНК. Ген – это часть хромосомы, кодирующая один белок. Компоненты нашей пищи влияют на функцию клеточных белков. Так, недостаток фолиевой кислоты приводит к нарушению деления клеток. Если этот недостаток будет при беременности, то это может привести к порокам развития плода. В тоже время должна быть индивидуально обусловленная норма потребления фолиевой кислоты. Много говорилось о взаимосвязи питания матери и здоровья плода, о нутригенетике – науке, которая изучает взаимосвязь питания человека, генетики и фенотипа человека. Проще говоря – что нужно конкретному пациенту, чего ему не хватает. Есть гены, которые контролируют пищевое поведение, вкусовые ощущения, пищевые непереносимости, есть гены, связанные с эффектом физических нагрузок. Расшифровка генома, которая содержит важную биологическую информацию об организме, позволит врачам более точно прогнозировать развитие различных патологий и подбирать персонализированный план лечения. Сегодня разработаны технологии для эффективного клинического геномного тестирования. Сделав тест, любой человек может определить, чем он рискует заболеть в первую очередь.
Персонифицированная медицина включает в себя досимптоматическую идентификацию предрасположенности к развитию заболевания, разработку комплекса профилактических мер и подбор индивидуальных схем лечения на основе индивидуальных свойств генома, особенностей его реализации и специфики метаболизма у отдельного пациента с самого раннего возраста.
Главный специалист Комитета по здравоохранению СПб по профилактической медицине, д.м.н., профессор Ирена Антоновна Мишкич дала характеристику образа жизни современных медицинских работников, которая была основана на работе коллектива авторов кафедры профилактической медицины и охраны здоровья СЗ ГМУ им. И.И.Мечгникова. В формирование здоровье сберегающего поведения населения вовлечено огромное количество медицинских работников. Участковые терапевты и педиатры теперь обязаны заниматься просвещением пациентов по поводу здорового образа жизни. От чего зависит эффективность этой работы? Насколько глубоко сами медики осведомлены о принципах ЗОЖ, рационального питания, мерах профилактики работы за компьютером? Были приведены статистические данные результатов анкетирования медработников. Вывод – необходимо совершенствовать получение профессиональных знаний по ЗОЖ. Для различных категорий медработников были разработаны свои программы повышения квалификации в вопросах ЗОЖ и профилактики.
После выступления докладчиков состоялось обсуждение.










 «Профилактика алиментарного ожирения с позиции диетолога»
«Профилактика алиментарного ожирения с позиции диетолога»
 Каковы же причины ожирения? Это может быть наследственность, раннее искусственное вскармливание, неправильное введение прикорма, чрезмерное питание, переедание, пониженный расход энергии, низкая физическая активность, сидячий образ жизни, эндокринные расстройства. У 60-85% больных ожирением родители или другие родственники имеют избыток массы тела. Если говорить об энергетическом балансе, то здесь рассматривается два основных процесса в организме человека – поступление и расходование энергии. Расходуется энергия на основной обмен веществ, на физическую активность, на термогенный эффект (энергия на усвоение пищи). Если для взрослых важно равновесие между поступлением и расходом энергии, то для детей и подростков поступление энергии должно быть больше, чем расход. Переедание может проявляться как булемия, компульсивное расстройство, эпизоды обжорства, синдром ночной еды.
Каковы же причины ожирения? Это может быть наследственность, раннее искусственное вскармливание, неправильное введение прикорма, чрезмерное питание, переедание, пониженный расход энергии, низкая физическая активность, сидячий образ жизни, эндокринные расстройства. У 60-85% больных ожирением родители или другие родственники имеют избыток массы тела. Если говорить об энергетическом балансе, то здесь рассматривается два основных процесса в организме человека – поступление и расходование энергии. Расходуется энергия на основной обмен веществ, на физическую активность, на термогенный эффект (энергия на усвоение пищи). Если для взрослых важно равновесие между поступлением и расходом энергии, то для детей и подростков поступление энергии должно быть больше, чем расход. Переедание может проявляться как булемия, компульсивное расстройство, эпизоды обжорства, синдром ночной еды.
 Ольга Ивановна дополнила список факторов риска ожирения у детей. Кроме генетики, недостатка физической активности, сидячего образа жизни, сюда же можно отнести потребление фаст-фуда, сладкой газировки, недостаток сна, проблемы в семье и со сверстниками, неблагоприятный семейный анамнез, прием некоторых лекарственных средств, низкую самооценку, некоторые болезни и расстройства. Она отметила, что с возрастом школьники перестают питаться в школьной столовой. Если дети в первом классе все завтракают и до 7 класса обедают, то старшеклассники преимущественно вообще не едят в школьных столовых.
Ольга Ивановна дополнила список факторов риска ожирения у детей. Кроме генетики, недостатка физической активности, сидячего образа жизни, сюда же можно отнести потребление фаст-фуда, сладкой газировки, недостаток сна, проблемы в семье и со сверстниками, неблагоприятный семейный анамнез, прием некоторых лекарственных средств, низкую самооценку, некоторые болезни и расстройства. Она отметила, что с возрастом школьники перестают питаться в школьной столовой. Если дети в первом классе все завтракают и до 7 класса обедают, то старшеклассники преимущественно вообще не едят в школьных столовых.
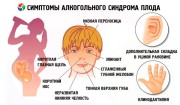
 Основные признаки СДВГ: невнимательность, импульсивность, гиперактивность. Невнимательность – ребенок не способен сосредоточиться на деталях, неустойчивость внимания во время выполнения заданий и во время игр — не следует указаниям, не слушает, забывает, отвлекается. Импульсивность – когда ребенок с трудом дожидается своей очереди, перебивает, вмешивается в чужие разговоры , выкрикивает с места ответы до завершения вопроса. Гиперактивность - ребенок производит суетливые движения руками и ногами, непоседлив, бегает, карабкается на что-то в неподходящих для этого ситуациях, постоянно находится в движении, чрезмерно болтлив.
Основные признаки СДВГ: невнимательность, импульсивность, гиперактивность. Невнимательность – ребенок не способен сосредоточиться на деталях, неустойчивость внимания во время выполнения заданий и во время игр — не следует указаниям, не слушает, забывает, отвлекается. Импульсивность – когда ребенок с трудом дожидается своей очереди, перебивает, вмешивается в чужие разговоры , выкрикивает с места ответы до завершения вопроса. Гиперактивность - ребенок производит суетливые движения руками и ногами, непоседлив, бегает, карабкается на что-то в неподходящих для этого ситуациях, постоянно находится в движении, чрезмерно болтлив.